
慢性坐骨神経痛の薬物治療:ガバペンチンとプレガバリンの最新エビデンス
慢性坐骨神経痛は、神経の圧迫や炎症によって下肢に放散する痛みを生じ、患者のQOLを大きく損なう疾患です。薬物治療では神経障害性疼痛に用いられる薬剤が中心となり、なかでもガバペンチンとプレガバリンは頻用されています。両薬剤は中枢神経系のカルシウムチャネルα2δサブユニットに結合し、興奮性神経伝達物質の放出を抑制することで鎮痛効果を示します。今回は、この2剤を直接比較した研究を取り上げます。紹介するのは、2019年に JAMA Neurology 誌に掲載された、慢性坐骨神経痛患者を対象とするランダム化二重盲検クロスオーバー試験です。
Effect of Gabapentin vs Pregabalin on Pain Intensity in Adults with Chronic Sciatica: A Randomized Clinical Trial
JAMA Neurol. 2019 Jan 1;76(1):28-34.
doi: 10.1001/jamaneurol.2018.3077.
※画像は同論文からの引用です
日本における両薬剤の承認状況と臨床的示唆
日本の薬剤師にとって特に重要なのは、ガバペンチンとプレガバリンの国内における承認効能・効果と保険適用状況の差異です。プレガバリン(リリカ®)は、神経障害性疼痛(末梢性、中枢性を含む)および線維筋痛症に対して正式に承認され、保険適用されています。ガバペンチン(ガバペン®)は、てんかんの部分発作に対する併用療法のみが正式な承認効能です。しかし、神経障害性疼痛に対しては、2018年2月より「保険適応外使用」として保険診療上の使用が認められています。
この状況は、ガバペンチンが添付文書上の適応外であっても、日本の臨床現場で実質的に神経障害性疼痛に用いられていることを意味します。さらに、日本ペインクリニック学会の神経障害性疼痛ガイドラインでは、両薬剤ともに「第一選択薬」として推奨されています。このような背景から、慢性坐骨神経痛に対する両薬剤の直接比較研究は、日本の薬剤師がエビデンスに基づいた最適な薬剤選択を行う上で極めて重要な情報となります。
ガバペンチンとプレガバリンの直接比較研究:主要な知見
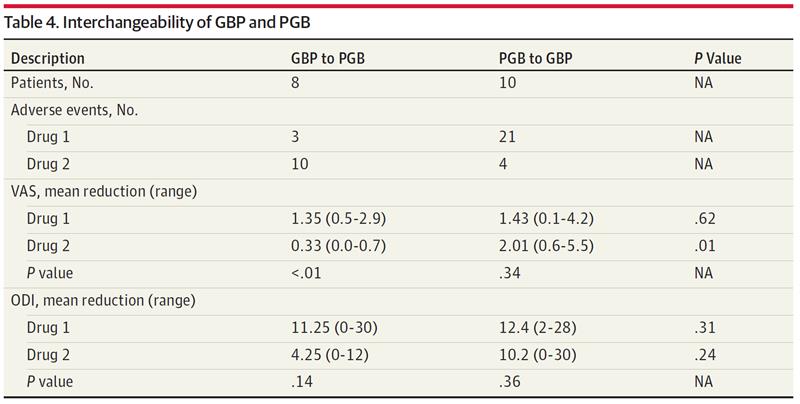
本研究は、慢性坐骨神経痛患者18名を対象としたランダム化二重盲検二重ダミーのクロスオーバー試験として実施されました。参加者はガバペンチン(400-800mg 1日3回)とプレガバリン(150-300mg 1日2回)をそれぞれ8週間服用し、疼痛強度(VAS)と障害度(ODI)、有害事象が評価されました。
臨床的有効性:ガバペンチンの優位性
両薬剤ともにVAS疼痛強度とODIを有意に改善させましたが、直接比較ではガバペンチンがプレガバリンよりもVAS疼痛強度の減少において有意に優れていることが示されました(ガバペンチン平均減少量:1.72 vs プレガバリン:0.94、p=0.035)。注目すべきは、ガバペンチンのみがVASとODIの両方で「臨床的に意味のある差」を示した唯一の薬剤であった点です。これは、単なる統計的有意性を超え、患者の日常生活における痛みの軽減と機能改善において、ガバペンチンがより実質的な恩恵をもたらす可能性を示唆しています。
安全性プロファイル:プレガバリンの有害事象の多さと重症度
研究期間中に報告された有害事象は合計38件で、そのうちプレガバリンに関連するものがガバペンチンよりも有意に多かったです(プレガバリン:31件 [81%] vs ガバペンチン:7件 [19%]、p=0.002)。最も一般的な有害事象はめまい、眠気、吐き気でした。両薬剤ともに中枢神経系の有害事象を引き起こしましたが、プレガバリンはガバペンチンよりも重症度が顕著に高かったです(プレガバリン平均重症度:6.35 vs ガバペンチン:4.57、p=0.01)。
さらに、薬剤の投与順序も有害事象に影響を与え、プレガバリンが最初に処方された場合に有害事象の発生頻度が約2倍に増加しました。これは、ガバペンチンを先に投与することで、その後のプレガバリン使用時の有害事象に対する忍容性が高まる可能性を示唆しています。ただし、本研究はサンプル数が少ないため、適用には慎重な判断と十分な観察が必要だと考えられます。
臨床的有効性:ガバペンチンの優位性
両薬剤ともにVAS疼痛強度とODIを有意に改善させましたが、直接比較ではガバペンチンがプレガバリンよりもVAS疼痛強度の減少において有意に優れていることが示されました(ガバペンチン平均減少量:1.72 vs プレガバリン:0.94、p=0.035)。注目すべきは、ガバペンチンのみがVASとODIの両方で「臨床的に意味のある差」を示した唯一の薬剤であった点です。これは、単なる統計的有意性を超え、患者の日常生活における痛みの軽減と機能改善において、ガバペンチンがより実質的な恩恵をもたらす可能性を示唆しています。
薬剤師のための実践的アプローチと患者マネジメント
本研究結果は、日本の薬剤師が慢性坐骨神経痛患者の薬物治療に貢献するための重要な示唆を与えます。薬剤選択の優先順位付け: 慢性坐骨神経痛の患者に対しては、ガバペンチンが疼痛軽減効果で優れ、有害事象が少なく重症度も低いことから、第一選択薬として考慮する価値があると考えられます。ガバペンチンの神経障害性疼痛に対する保険適用(オフラベル使用)が認められているため、この推奨は実臨床において実現可能です。有害事象の管理と患者指導: 特にプレガバリンは、ガバペンチンと比較して多くの、より重症度の高い中枢神経系有害事象(めまい、眠気、吐き気など)を引き起こす可能性があることを認識し、患者へ事前に十分に説明し、注意喚起を行う必要があります。患者の生活背景(例:運転の有無)を考慮し、副作用発現時の対処法に関する具体的な指導が、治療継続性を高める上で不可欠です。
治療シーケンスの提案: 患者がいずれかの薬剤に忍容性がない、あるいは効果不十分な場合に備えて薬剤を切り替える可能性を考慮し、ガバペンチンをプレガバリンより先に開始することが推奨されます。これにより、プレガバリンへ切り替える際の有害事象のリスクを低減できる可能性があります。
併用薬の確認: 既存の鎮痛剤を含む併用薬は継続可能ですが、その投与量が安定していることを確認し、ガバペンチンやプレガバリンとの既知の相互作用がないかを注意深く確認することが重要です。ガバペンチンは主要な薬物代謝酵素系を介さないため、薬物相互作用のリスクは低いとされていますが、念入りな確認は必須です。
研究の限界と今後の展望
本研究は、ガバペンチンとプレガバリンの直接比較という点で画期的な知見を提供しましたが、サンプルサイズが小さく、治療期間も比較的短いという限界があります。今後の研究では、より大規模な患者コホートを対象とし、長期的な有効性、安全性、およびQOLへの影響を評価する研究が必要となるでしょう。
本研究は、これまで明確な比較データが少なかった両薬剤の直接比較において、ガバペンチンが疼痛強度減少において優れ、有害事象も少ないという重要な知見を提供しました。この情報を活用し、患者さんの治療に貢献できればと考えています。





